Nouveaux traitements de la dépression du post-partum : qu’en penser ?

Le post-partum est une période de vulnérabilité psychiatrique majeure. Entre 10 et 20 % des femmes souffriront de dépression du post-partum, un épisode dépressif caractérisé survenant dans l’année suivant l’accouchement. Au-delà de la souffrance maternelle, intense voire mortelle avec environ 5 % des décès maternels attribuables au suicide, cette pathologie ébranle également le lien mère-enfant et peut altérer le développement émotionnel et cognitif du nouveau-né.
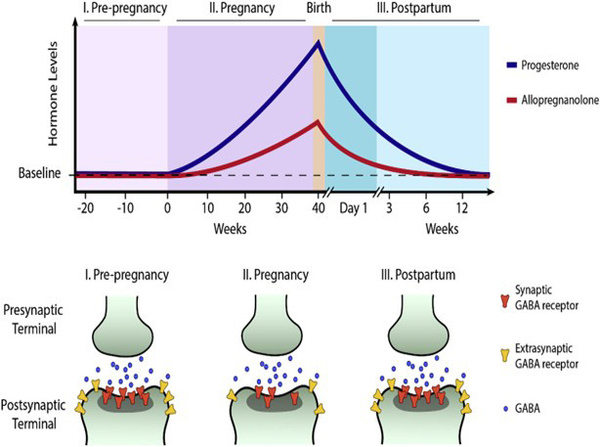
Actuellement, notre prise en charge repose essentiellement sur la psychothérapie et les inhibiteurs sélectifs de la recapture de la sérotonine. Malheureusement, le délai d’action long des antidépresseurs est souvent incompatible avec l’urgence maternelle et celle des enjeux d’attachement. Par ailleurs, la physiopathologie de cette entité nosographique semble dépasser le seul cadre sérotoninergique ; certains auteurs supposent que la dépression du post-partum résulterait d'une incapacité des récepteurs GABA-A à s'adapter à la chute brutale des neurostéroïdes, immédiatement après l'accouchement.
Ce déficit de la signalisation inhibitrice centrale expliquerait la latence des traitements classiques et la vulnérabilité émotionnelle aiguë des patientes. Le recours aux modulateurs allostériques positifs permettrait de restaurer cet équilibre de manière plus rapide, répondant ainsi à l'urgence clinique de la période périnatale.
Figure 1 issue de “Allopregnanolone in postpartum depression: Role in pathophysiology and treatment”
C’est dans ce contexte de recherche d’alternatives plus rapides et ciblées que s’inscrit la récente revue Cochrane publiée en 2025. Cette revue systématique de la littérature inclut six essais contrôlés randomisés comparant ces nouveaux neurostéroïdes à un placebo chez des femmes souffrant de dépression post-partum.
Brexanolone et modulateurs IV : une balance bénéfice-risque plus incertaine
Les traitements par voie intraveineuse, incluant la BREXANOLONE (perfusée sur 60 heures) et la GANAXOLONE, reposent sur quatre études totalisant 325 femmes. Les résultats à 30 jours, de faible niveau de preuve, ne permettent pas d'affirmer une supériorité claire sur le placebo. Le risque relatif (RR) pour la réponse est de 1,24 et celui pour la rémission de 1,18, mais les intervalles de confiance larges incluent la possibilité d'une absence totale de différence. La réduction de la sévérité de la dépression est de -4,22 points sur l'échelle HAMD-17, un chiffre à interpréter avec prudence au vu de l'hétérogénéité des données (I²=78%). De plus, le traitement doit être administré sous surveillance en intra-hospitalier, ce qui limite son utilisation.
Zuranolone : L'option orale
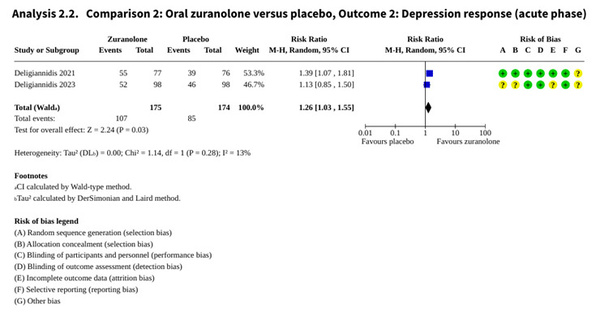
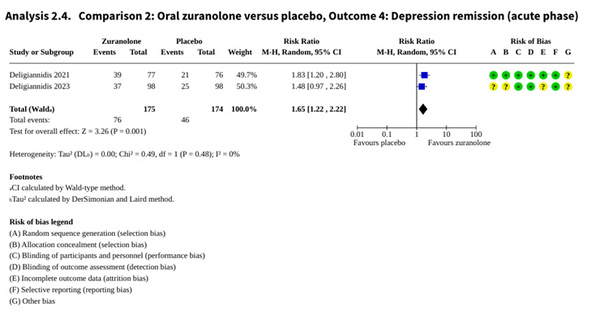
La ZURANOLONE, administrée par voie orale, a fait l'objet de deux essais incluant 349 femmes. À 45 jours, les données de niveau modéré indiquent une supériorité par rapport au placebo. Le taux de réponse au traitement affiche un RR de 1,26 (IC à 95% : 1,03 à 1,55), tandis que le taux de rémission atteint un RR de 1,65 (IC à 95% : 1,22 à 2,22). En termes de sévérité, la réduction du score sur l'échelle Hamilton (HAMD-17) est de -3,79 points par rapport au groupe témoin. Cependant, cette efficacité s'accompagne d'une augmentation d’effets indésirables, avec un RR de 1,24. La somnolence est identifiée comme l'effet secondaire le plus fréquent.
Cette revue Cochrane met en lumière une potentielle avancée thérapeutique, particulièrement pour la ZURANOLONE. Poursuivre la recherche en comparant ces nouveaux modulateurs GABA-A aux traitements de référence, comme les antidépresseurs, la KETAMINE, ou les psychothérapies apparaît indispensable afin de proposer des recommandations solides. Ce d’autant plus qu’il manque des données concernant la sécurité lors de l'allaitement et les effets sur le développement de l'enfant à long terme.