Une expérience de psychiatrie de liaison au Maroc : étude transversale sur 24 mois
| Experience of liaison psychiatry in Morocco: Transversal study over 24 months |
|
M. Barrimi, F. Elghazouani, C. Aarab, A. Tliji, S. Rharrabti, F. Lahlou, I. Rammouz, R. Aalouane
Service de psychiatrie, faculté de médecine et de pharmacie, université sidi Mohamed Ben Abdellah, hôpital Ibn Al Hassan, CHU Hassan II, Ain Kadouss, Fès 30060, Maroc
Résumé
La psychiatrie de liaison s’occupe des troubles psychiatriques se manifestant chez les patients des autres disciplines médicales et comporte trois grands types d’activité : clinique, pédagogique et de recherche. L’étude concerne les patients hospitalisés à temps plein dans les services médico-chirurgicaux et les patients admis en hôpitaux de jour, en consultation externe et aux urgences à travers une étude transversale sur 24 mois faite au sein du centre hospitalier universitaire Hassan II à Fès. Nous avons évalué certaines dimensions de cette discipline qui est encore jeune dans notre pays.
Objectifs. — Étudier la prévalence et la nature des troubles psychiatriques rencontrés lors des activités de psychiatrie de liaison, identifier les services les plus demandeurs ainsi que les motifs les plus fréquents.
Méthodes. — Il s’agit d’une étude transversale sur une période de 24 mois allant de janvier 2010 à décembre 2011 et portant sur 180 demandes d’avis psychiatriques provenant des différents services médico-chirurgicaux du CHU de Fès. L’avis psychiatrique est réalisé en se basant sur un entretien psychiatrique. Les données sont recueillies à l’aide d’un hétéro-questionnaire comprenant 24 items remplis par un psychiatre. Après un examen psychiatrique initial, un suivi est proposé au patient au sein du service de psychiatrie lorsqu’un trouble psychiatrique catégorisé a été identifié.
Résultats. — Durant la période de l’étude, 22 services du CHU avaient demandé un avis psychiatrique. Les services les plus demandeurs d’avis étaient la dermatologie (16 %) et la néphrologie (11 %). Les motifs les plus fréquents des demandes étaient l’agitation psychomotrice et l’évaluation d’une tentative de suicide (17 % chacun). Les troubles dépressifs (47 %) et les troubles psychotiques (11 %) étaient les diagnostics les plus fréquemment portés. La prise en charge psychiatrique était basée essentiellement sur un traitement pharmacologique dans 60 % des cas et l’évolution était favorable dans 80 % des cas.
Conclusion. — Notre étude a montré une prévalence importante de troubles psychiatriques parmi les patients hospitalisés dans les différents services de médecine et de chirurgie de notre centre hospitalier universitaire, justifiant ainsi la création d’une unité de psychiatrie pour pouvoir mieux répondre aux demandes de soins et de suivi des patients.
© L’Encéphale, Paris, 2013.
Summary
Introduction. — Liaison psychiatry is a discipline caring for psychiatric disorders in patients of general hospitals. It involves clinical, educational, and research aspects. The liaison psychiatry supports patients hospitalized for full-time in medical and surgical departments, patients admitted in day-hospital and patients treated in the emergency department. In this transversal study, we assessed the liaison psychiatry impact that is still in development stage in Morocco. This study lasted 24 months, and was conducted at the University Hospital in Fez, Morocco.
Objectives. — The goal of this work was to evaluate the prevalence of psychiatric disorders managed by liaison psychiatry, identify those requiring medical and surgical departments of such psychiatric support, and classify the motivations involved in their needs.
Methods. — This transversal study was initiated in January 2010 and has lasted 24 months. The study recruited 180 patients requiring psychiatric consultation from different medical and surgical departments at the University Hospital in Fes, Morocco. The psychiatric assessment was based on a psychiatric interview using the MINI. The data were collected by a certified psychiatrist using a questionnaire containing 24 items. After initial psychiatric assessment, the follow-up was proposed to the patient in the psychiatric department.
Results. — During this study, 22 medical and surgical departments of our University Hospital had requested a psychiatric assessment for their patients. Most demands were respectively emitted by the Department of Dermatology (16%) and Nephrology (11%). The most common motivations for psychiatric consultations were respectively psychomotor agitation (17%) and an evaluation of suicide attempts (17%). Depressive and psychotic disorders were the most diagnosed disorders with 47% and 11% respectively. The psychiatric support was based on pharmacological treatment in 60% of cases. Finally, the outcome was favourable in 80% of followed cases.
Conclusion. — Hospitalized patients in different medical and surgical departments of the University Hospital of Fez have demonstrated a high prevalence of psychiatric disorders. This constitutes a very strong motivation to setup a department of liaison psychiatry. This would allow a better psychiatric support and follow-up of patients.
© L’Encéphale, Paris, 2013.
Introduction
La psychiatrie de liaison est une discipline de la psychiatrie qui s’occupe de troubles psychiatriques se manifestant chez les patients des autres disciplines médicales [1]. Elle s’exerce ainsi à l’hôpital général hors du « territoire » habituel de la psychiatrie.
Elle regroupe « l’ensemble des prestations cliniques, thérapeutiques, préventives, pédagogiques et de recherche prodiguées par l’équipe psychiatrique dans les différents services d’un hôpital général » [2].
La psychiatrie de liaison est apparue aux États-Unis avec la création en 1902 à l’Albany Hospital de la première unité de psychiatrie à l’hôpital général. Sa principale fonction était d’assurer des consultations dans les services médicaux et chirurgicaux [3].
Elle s’est développée au cours des dernières décennies et se trouve aujourd’hui bien acceptée, tant par les somaticiens que par les psychiatres, même si sa mise en oeuvre reste parfois difficile.
La prise en charge des troubles psychiatriques chez les patients hospitalisés à l’hôpital général permettrait l’amélioration de leur qualité de vie, la diminution de la durée du séjour, du nombre des examens complémentaires et ainsi du coût des soins hospitaliers [4].
Les interventions de l’équipe de psychiatrie de liaison se font en direction du patient, de son entourage, mais aussi des soignants. L’équipe de liaison doit promouvoir la création d’une alliance entre le patient, son entourage et l’équipe soignante autour du projet de soins [5].
Plusieurs auteurs ont proposé que du fait de sa spécificité la psychiatrie de liaison soit considérée comme une sous-spécialité psychiatrique à part entière. Pour Zumbrunnen [1], elle mérite d’être considérée comme une sous-spécialité psychiatrique, et les arguments en faveur sont : la reconnaissance académique qui ouvrirait des voies nouvelles dans le domaine de la recherche, et la possibilité d’une meilleure défense des intérêts des psychiatres de liaison vis-à-vis de leurs collègues psychiatres et somaticiens ainsi que vis-à-vis des instances non médicales (psychologues, sociologues, administrateurs).
L’idée d’initier l’activité de psychiatrie de liaison au sein du CHU Hassan II de Fès est venue en réponse à la demande considérable des demandes d’avis psychiatriques de la part des services médico-chirurgicaux, ainsi qu’à la nécessité de développer une activité structurée et bien organisée avec un roulement de tous les membres de l’équipe de soins psychiatriques.
Dans le but d’évaluer les différents aspects de cette activité, on a mené une étude transversale sur 24 mois au sein du centre hospitalier universitaire Hassan II à Fès durant une période allant de janvier 2010 à décembre 2011.
Les objectifs de notre travail étaient d’évaluer et apprécier le type de demandes en soins psychiatriques émanant des services médico-chirurgicaux du CHU de Fès, étudier la prévalence et la nature des troubles rencontrés lors des avis psychiatriques et identifier les services les plus demandeurs d’avis psychiatriques et les motifs les plus fréquents. L’objectif final est d’assurer une bonne organisation et une structuration de la prise en charge psychiatrique de ces troubles et de sensibiliser les équipes soignantes à l’importance de la prise en charge globale des patients, y compris la composante psychologique et la qualité de vie.
Méthodes
Nous avons réalisé une étude transversale sur 24 mois, de janvier 2010 à décembre 2011, portant sur les demandes d’avis psychiatriques provenant des différents services médico-chirurgicaux du centre hospitalier universitaire de Fès.
Ce centre a été inauguré en janvier 2009, d’une capacité d’accueil de 880 lits répartis sur 42 services de médecine et de chirurgie, et construit sur une superficie de 120 000 m2.Depuis sa création, la demande de plus en plus croissante d’avis psychiatrique nous a motivé pour la mise en place et l’organisation d’une activité de psychiatrie de liaison, d’autant plus que la structure hospitalière psychiatrique est située loin du CHU.
L’équipe qui a assuré cette activité est formée de dix médecins psychiatres en formation et deux médecins enseignants. Chaque médecin est d’astreinte pour recevoir les appels provenant des autres services du CHU du mercredi au mardi suivant. Un numéro de téléphone a été conçu spécialement pour assurer cette activité. Une liste de roulement des médecins est affichée chaque trimestre dans les différents services du CHU.
Les demandes sont évaluées par le médecin responsable durant la semaine, selon le degré de l’urgence et réparties en deux groupes : les avis urgents nécessitant un déplacement immédiat et les demandes d’avis jugées non urgentes différées au jour de la consultation du mardi. Pour les demandes d’avis urgentes telles une tentative de suicide, un refus alimentaire, une symptomatologie psychiatrique d’installation aiguë, une agitation..., le médecin d’astreinte se déplace en urgence au service concerné et répond à la demande d’avis psychiatrique.
Un lieu a été consacré au sein du centre des consultations du CHU, le mardi à fin de recevoir les patients hospitalisés émanant de tout service, accompagnés de leurs dossiers d’hospitalisation. Concernant les patients ne pouvant se déplacer, le médecin se rend au service concerné et mène l’avis auprès du lit du patient.
L’évaluation consiste à savoir le motif de la demande par le médecin qui suit le patient, noter les différents symptômes marquant son comportement ou le motif qui a nécessité la demande de l’avis par l’équipe soignante médicale et paramédicale, faire un entretien avec le patient et ses voisins de chambres pour compléter les données de l’examen, demander la présence de la famille si elle est disponible pour retracer l’histoire des troubles et pour recueillir les éléments biographiques. Au terme de toutes ces informations et en collaboration avec le médecin traitant du patient, le médecin psychiatre écrit l’avis sur le dossier du patient, les données de son examen, la prescription médicamenteuse, la demande d’un autre avis spécialisé si nécessaire tel un avis neurologique, la demande d’investigations paracliniques, et un rendez–vous de contrôle.
Les données personnelles de chaque patient sont recueillies à l’aide d’un questionnaire comprenant 24 items, rempli auprès du malade par le psychiatre, précisant aussi les données sociodémographiques, l’attitude du patient vis-à-vis de l’avis psychiatrique, le service demandeur, le type de la pathologie organique, la prise en charge psychiatrique ainsi que l’évolution du trouble.
Après cet examen psychiatrique initial qui a pour but d’évaluer globalement l’état psychiatrique du patient, une discussion à propos des différentes questions posées par le médecin somaticien est menée ainsi que la décision de la prise en charge psychiatrique. Un suivi au sein du service de psychiatrie est proposé au patient lorsqu’un trouble psychiatrique catégorisé a été identifié.
La saisie des données a été effectuée à l’aide du logiciel Microsoft Office Excel 2010. Nous avons procédé à une description de notre échantillon selon les différentes caractéristiques. L’étude statistique a été réalisée en utilisant le logiciel épi-info 5.3.1.
Résultats
Sur une période de 24 mois allant de janvier 2010 à décembre 2011, 180 demandes d’avis psychiatrique émanant des différents services du CHU de Fès ont été analysées.
L’âge moyen de nos patients était de 37,67 ± 16,8 ans, d’un minimum de sept ans et un maximum de 95 ans, avec une prédominance féminine et un sex-ratio à 0,92. Sept pour cent des patients avaient un âge inférieur à 16 ans. Les deux tiers des patients avaient un niveau d’instruction bas et 60 % des patients étaient sans profession.
Les antécédents personnels médico-chirurgicaux (épilepsie, diabète, cardiopathie, insuffisance rénale chronique et autres...) et d’usage de substance étaient retrouvés respectivement chez 39 % et 23 % des patients. Les antécédents personnels psychiatriques étaient retrouvés chez 21 % des patients. Ces antécédents étaient majoritairement un trouble dépressif dans 12 % des cas et un trouble schizophrénique dans 8 % des cas.
L’attitude des patients vis-à-vis de l’avis psychiatrique était favorable dans 71 % des cas, et défavorable dans 5 % des cas. Vingt-quatre pour cent des patients avaient une attitude indifférente par rapport à l’examen psychiatrique.
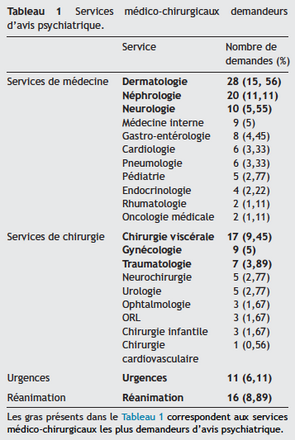
Durant la période de l’étude, 22 services du CHU avaient demandé un avis psychiatrique. Les taux de demande d’avis les plus élevés étaient constatés dans les services de dermatologie (16 %), de néphrologie (11 %), de réanimation et de chirurgie viscérale (9 % chacun) (Tableau 1).
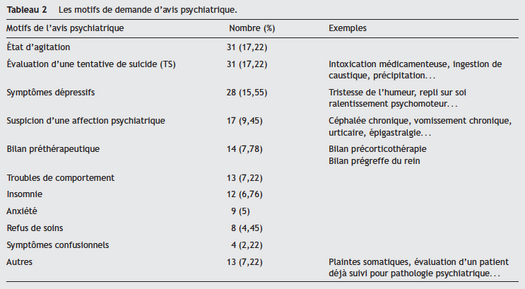
L’agitation psychomotrice et l’évaluation d’une tentative de suicide étaient les motifs les plus fréquents de demande d’avis psychiatrique (17 % pour chaque motif), suivies par les symptômes dépressifs dans 16 % des cas (Tableau 2).
Les diagnostics les plus fréquemment portés étaient : un trouble dépressif dans 47 % des cas, un trouble psychotique dans 11 % des cas (schizophrénie, trouble schizophréniforme, ou un épisode psychotique bref), un trouble anxieux dans 9 % des cas (trouble panique avec ou sans agoraphobie, trouble obsessionnel compulsif, état de stress post-traumatique...), une confusion mentale dans 8 % des cas, un trouble psychiatrique d’origine organique dans 7 % des cas, un trouble conversif dans 3 % des cas, un trouble de l’adaptation dans 2 % des cas, et un trouble psychiatrique iatrogène dans 1 % des cas (type agitation et hypomanie cortico-induite). À noter aussi que l’examen psychiatrique a été sans particularités dans 12 % des cas.
En cas de trouble psychiatrique d’origine organique, la symptomatologie psychiatrique était en rapport avec des pathologies organiques à expression psychiatrique, ces affections organiques étaient d’ordre tumoral (adénome hypophysaire), endocrinien (hyperthyroïdie), infectieux (encéphalite herpétique), neurovasculaire (vascularite lupique), et parfois hydro-électrolytique.
Les tentatives de suicide étaient dans un cadre dépressif dans 55 % des cas, psychotique dans 36 % des cas, anxieux dans 6 % des cas, et au cours d’une confusion mentale dans 3 % des cas. Quant à l’agitation, elle était dans un cadre dépressif dans 37 % des cas, d’origine confusionnelle dans 23 % des cas, secondaire à une étiologie organique dans 13 % des cas, dans un cadre anxieux dans 10 % des cas, psychotique et iatrogène dans 7 % des cas chacune. Le refus de soins était essentiellement de nature dépressive dans 50 % des cas et dans un cadre psychotique dans 25 % des cas. Par ailleurs, l’insomnie était surtout dans un cadre dépressif.
La prise en charge psychiatrique était basée essentiellement sur un traitement pharmacologique à type d’association des antidépresseurs et anxiolytiques dans 60 % des cas, et seulement un accompagnement psychologique dans 11 % des cas, et antipsychotique dans 10 % des cas. Notre prise en charge avait consisté également à compléter par un autre avis spécialisé notamment neurologique dans 7 % des cas, diminuer la dose du médicament en cause en cas de trouble psychiatrique iatrogène, et enfin le transfert pour hospitalisation au service de psychiatrie dans 1 % des cas.
Au terme de cette prise en charge, l’évolution était favorable chez 78,9 % des patients, alors que 19,4 % des patients ont été perdus de vue, et on a enregistré trois décès soit 1,7 % des patients au cours de cette étude.
Discussion
Ce travail a mis l’accent sur les différents aspects de la pratique de la psychiatrie de liaison au sein du centre hospitalier universitaire (CHU) Hassan II à Fès. Cette activité s’adresse autant aux patients hospitalisés ou suivis dans les différents services médico-chirurgicaux, qu’à leur entourage et aux soignants. Le psychiatre de liaison quant à lui doit rendre un double service : au service qui lui fait la demande et au patient qui souffre d’un trouble psychiatrique [6]. Il est en premier lieu confronté à des pathologies psychiatriques habituelles, mais il doit également gérer des situations moins fréquentes, comme les douleurs rebelles, l’inconfort des hospitalisations longues, l’acceptation d’un handicap récent, ou encore les difficultés liées à l’altération de l’image du corps (pathologies affichantes, chirurgies mutilantes, pertes ou prises de poids majeures...) [7]. Dans certains cas, il est sollicité pour chercher une solution aux difficultés de l’équipe médicale ou aux prises avec des comportements déstabilisants [8].
Dans notre étude, 180 patients ont été examinés dans le cadre de l’activité de psychiatrie de liaison, ce qui représente environ un taux de 0,40 % de l’ensemble des patients hospitalisés au CHU Hassan II de Fès au cours de la période d’étude. Ce résultat est comparable à celui retrouvé par une étude tunisienne objectivant un taux de 0,46 % [4].
Le service de dermatologie est le service le plus demandeur d’avis psychiatrique au cours de la période du travail(28 %) ; cela pourrait être expliqué par la prévalence élevée de pathologies dermatologiques affichantes, graves avec un retentissement psychologique non négligeable et aussi l’utilisation fréquente de corticothérapie pouvant être à l’origine de plusieurs troubles psychiatriques iatrogènes. La demande systématique d’un avis psychiatrique pour les patients candidats à la corticothérapie en service de dermatologie vient aussi de la présence dans ce service d’une équipe médicale et paramédicale très sensibilisée vis-à-vis de la souffrance psychologique des patients. Ce résultat diffère de celui retrouvé par une étude similaire qui a montré que le service de réanimation médicale est le plus demandeur d’avis psychiatrique [4].
Les motifs les plus fréquents des demandes d’avis psychiatrique dans notre travail étaient l’évaluation des conduites suicidaires avec les états d’agitation (17 % chacun), suivie par les symptômes dépressifs (16 %). Ces motifs sont dans la majorité des cas secondaires à un trouble dépressif catégorisé : 55 % des cas dans les conduites suicidaires et 37 % pour les états d’agitation. Ce résultat met l’accent sur l’importance du dépistage de la dépression chez les patients hospitalisés dans les différents services médico-chirurgicaux de l’hôpital général, tout en prenant en compte la composante comportementale des troubles dépressifs.
L’association d’une pathologie somatique et d’un trouble dépressif n’est pas rare. La dépression concerne 25 % de la population hospitalisée à l’hôpital général [9] ; cependant de nombreuses études ont montré qu’elle est souvent sous-diagnostiquée chez ces patients [10,11].
Dans notre étude, la dépression est le diagnostic psychiatrique le plus fréquemment porté (47 %). Elle est à l’origine d’une aggravation mutuelle des deux pathologies. Une fois diagnostiquée, il est indispensable d’évaluer le risque suicidaire qui n’est pas uniquement lié à l’existence d’une dépression, mais plutôt au sentiment de désespoir (fréquent chez les patients atteints d’une maladie somatique grave) [9]. Sa prise en charge adaptée, permet d’améliorer la qualité de vie des patients, de réduire la durée de séjour à l’hôpital et de faire adhérer le patient au projet de soins.
En psychiatrie de liaison, le médecin psychiatre peut être sollicité pour évaluer des manifestations psychiatriques secondaires à une affection organique, le plus souvent méconnues par le médecin somaticien. Une telle situation exige du psychiatre de liaison de penser à l’organicité avant d’envisager une étiologie psychiatrique, surtout en présence d’une symptomatologie confusionnelle, de symptômes psychiatriques atypiques ou survenant chez un sujet âgé. Dans notre étude, 7 % des diagnostics portés étaient un trouble psychiatrique d’origine organique pouvant parfois engager le pronostic vital en cas de retard diagnostique.
La pathologie organique a été considérée comme un facteur causal des troubles psychiatriques dans près de 20 % des cas [12].
De même, la iatrogénicité est une source de troubles psychiatriques aigus en particulier chez les patients âgés, ainsi que les patients présentant des antécédents psychiatriques. Dans notre étude, les troubles psychiatriques iatrogènes représentent 1 % des diagnostics portés, dont la plupart étaient en rapport avec une corticothérapie prolongée. Selon les différentes études, la prévalence des troubles psychiatriques au cours de la corticothérapie systémique varie entre 1,8 à 57 %, d’où l’importance d’y penser en priorité en psychiatrie de liaison [13].
La prise en charge psychiatrique dans notre étude était basée essentiellement sur un traitement antidépresseur avec un accompagnement psychologique, puisque le diagnostic le plus fréquemment porté était un trouble dépressif dans 47 %. Notre modalité de prise en charge psychiatrique était comparable à celle évoquée par des études similaires [14,15].
L’évolution était favorable chez près de 80 % de nos patients ; néanmoins, 16 % ont été perdus de vue dont certains ont refusé de venir à l’hôpital psychiatrique pour le suivi, ou préféré faire le suivi en secteur libéral. Cela suppose toujours la réflexion autour de l’implantation d’une structure de soins psychiatrique au sein de notre CHU.
Les trois malades décédés au cours de l’étude étaient très altérés sur le plan somatique. Le décès était en rapport avec la pathologie somatique sous-jacente.
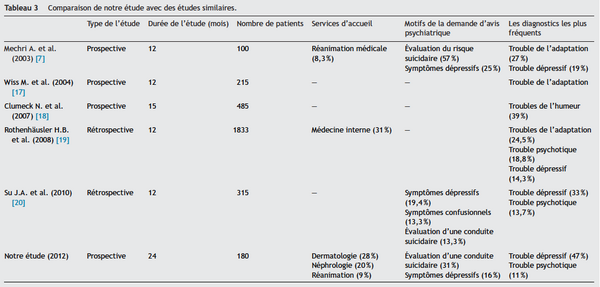
Le Tableau 3 compare les résultats de notre étude avec ceux des études similaires. Selon ces différentes études, le trouble dépressif est la comorbidité psychiatrique la plus fréquente chez les patients à l’hôpital général. Plusieurs études ont rapporté une mortalité accrue lorsque la dépression est comorbide avec certaines affections somatiques telles que le cancer, l’accident vasculaire cérébral, les cardiopathies et le diabète [16]. Au cours de cette activité, l’équipe de psychiatrie a été confrontée à plusieurs difficultés parmi lesquelles l’éloignement du centre psychiatrique du médecin devait faire un trajet de 10 km pour assurer son activité, la non-coopération et l’absence de collaboration de certains services demandeurs, l’indisponibilité des familles au cours de l’entretien psychiatrique, ce qui a rendu la prise en charge difficile et la perte de vue de certains patients.
Conclusion
La pratique de psychiatrie de liaison s’impose vu que le taux de comorbidité psychiatrique atteint 30 % chez les patients souffrant de pathologies somatiques. Cette comorbidité demeure sous-diagnostiquée et sous-traitée, ce qui contribue quelque fois à l’aggravation et/ou la chronicisation de l’affection somatique.
Ce présent travail nous a permis d’avoir une idée globale sur la nature et la prévalence des troubles psychiatriques observés chez les patients hospitalisés dans les différents services médico-chirurgicaux de notre jeune CHU, et de penser sérieusement à développer et organiser les soins psychiatriques offerts dans le cadre de la psychiatrie de liaison.
La création d’une unité de psychiatrie de liaison au CHU de Fès semble être nécessaire pour pouvoir répondre aux nombreuses demandes d’avis psychiatriques émanant des différents services médico-chirurgicaux ayant pour but d’évaluer les troubles psychiatriques chez les patients hospitalisés, assurer une prise en charge globale des patients, améliorer leur qualité de vie, écourter la durée d’hospitalisation, et diminuer le nombre des examens spécialisés ainsi que le coût des soins hospitaliers.
À partir de notre étude, plusieurs axes de recherche peuvent être discutés dans le cadre de la psychiatrie de liaison, tels que : les troubles dépressifs chez les patients atteints de pathologies chroniques, l’évaluation des conduites suicidaires à l’hôpital général, les troubles psychiatriques d’origine organique ou iatrogène, et la nécessité d’uniformiser des protocoles diagnostiques et thérapeutiques bien conduits.
Déclaration d’intérêts
Les auteurs déclarent ne pas avoir de conflits d’intérêts en relation avec cet article.
Remerciements
Nous tenons à remercier les médecins de tous les services de médecine et de chirurgie du CHU Hassan II de Fès, ainsi que les médecins résidents du service de psychiatrie à l’hôpital Ibn Al Hassan à Fès d’avoir participé activement à la réalisation et la réussite de ce travail.
Références
[1] Zumbrunnen R. Psychiatrie de liaison. Paris: Masson; 1992. p.230.
[2] Desombres H, Malvy J, Wiss M. La pédopsychiatrie de liaison. Organisation et missions. Rapport de psychiatrie. Congrès de psychiatrie et de neurologie de langue française. Paris: Masson;2004.
[3] Lipsitt DR. Psychiatry and the general hospital in an age of uncertainty. World Psychiatry 2003;2(2):87—92.
[4] Mechri A, Khammouma S, Khiari G, et al. Description de l’activité de psychiatrie de liaison au Centre Hospitalo-universitaire de Monastir. Rev Fr Psychiatr Psychol 2003;7(68):29—34.
[5] Consoli SM. Psychiatrie de liaison. In: Senon JL, Sechter D, Richard D, editors. Thérapeutique psychiatrique. Paris: Her-mann; 1995.
[6] Spadone C. Psychiatrie de liaison : quelle psychiatrie pour quelles liaisons ? Ann Med Psychol 2010;168:205—9.
[7] Consoli SM. Aider à faire face, aider à penser : exigences et défi pour la psychologie médicale. Rev Fr Psychiatr Psychol Med 1997;5:11—6.
[8] Cottencin O, Versaevel C, Goudemand M. En faveur d’une vision systémique de la psychiatrie de liaison. Encéphale 2006;32:305—14.
[9] Cottencin O. Dépressions sévères : comorbidités somatiques. Encéphale 2009;35:S272—8.
[10] Liu CY, Chen CY, Cheng AT. Mental illness in a general hospital’s family medicine clinic in Taiwan. Psychiatry Clin Neurosci 2004;58:544—50.
[11] Dilts Jr SL, Mann N, Dilts JG. Accuracy of referring psychiatric diagnosis on a consultation-liaison service. Psychosomatics 2003;44:407—11.
[12] Casey DE. Metabolic issues and cardiovascular disease in patients with psychiatric disorders. Am J Med2005;118:15S—22S.
[13] Popescu FD, Udristoiu I, Popescu F, et al. Management of psychiatric adverse effects induced by systemic glucocorticos-teroids. ROM J Psychopharmacol 2008;8:126—39.
[14] Grant JE, Meller W, Urevig B. Changes in psychiatric consultations over ten years. Gen Hosp Psychiatry 2001;23:261—5.
[15] Rothenhausler HB, Ehrentraut S, Kapfhammer HP. Changes in patterns of psychiatric referral in a German general hospital: results of a comparison of two 1-year surveys 8 years apart. Gen Hosp Psychiatry 2001;23:205—14.
[16] Shimoda H, Kawakami N, Tsuchiya M. Epidemiology of psychiatric disorders among medically ill patients. Nihon Rinsho 2012;70(1):7—13.
[17] Wiss M, Lenoir P, Malvy J, et al. La pédopsychiatrie de consultation—liaison intra-hospitalière : étude prospective sur 215. Arch Pediatr 2004;11:4—12.
[18] Clumeck N, Kempenaers C, Pardoen D. Les patients évalués en psychiatrie de liaison dans un centre hospitalier universitaire : Qui ? Combien ? Pourquoi ? Acta Psychiatr Belg 2007;107(2):9—15.
[19] Rothenhäusler HB, Stepan A, Kreiner B, et al. Patterns of psychiatric consultation in an Austrian tertiary care center —results of a systematic analysis of 3,307 referrals over 2 years. Psychiatr Danub 2008;20(3):301—9.
[20] Su JA, Chou SY, Chang CJ, et al. Changes in consultation-liaison psychiatry in the first five years of operation of a newly-opened hospital. Chang Gung Med J 2010;33:292—9.