Dépression résistante : et après ?

La dépression résistante, on le sait, fait partie de ces situations cliniques où le psychiatre hésite. Elle concerne 15 à 30% des épisodes dépressifs majeurs selon la fondation Fondamental. La Haute Autorité de Santé (HAS) définit cette dernière comme l'échec d'au moins deux essais successifs de traitements antidépresseurs bien conduits en termes de dose et de durée, au cours d’un épisode dépressif. Ce qui est à distinguer de la sévérité ou de la chronicité de la dépression.
Récemment une étude longitudinale1 a cherché à mieux identifier le parcours de ces patients. Le résultat est édifiant Il faut en moyenne près de 12 mois avant que la résistance ne soit formellement identifiée, et la durée de l’épisode dépressif atteint souvent plus de deux ans. Un constat alarmant quand on sait qu’un traitement antidépresseur atteint son efficacité en 4 à 8 semaines.
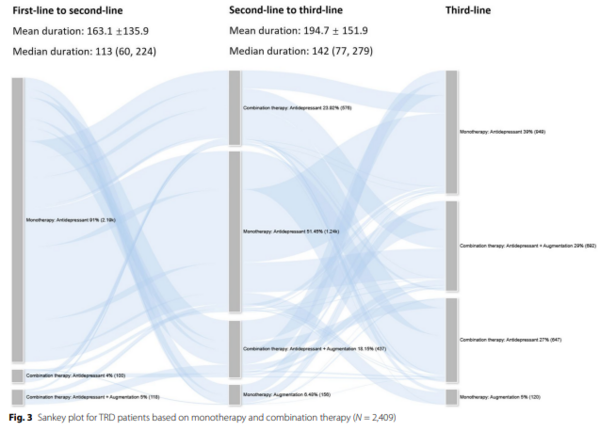
L’étude révèle que les patients sont d’abord traités par monothérapie, la dépression résistante conduit ensuite progressivement à des stratégies d’augmentation, d’association ou de changement de molécule. Et pourtant, à peine 30 % des patients atteignent une rémission à un moment du suivi. Encore plus frappant : moins de 7 % d’entre eux reçoivent un traitement spécifiquement validé pour cette indication, comme l’eskétamine ou les ECT.
Figure 1
Ces résultats posent la question de la mise en place de guidelines précises de prise en charge et de l’accès à certaines thérapies, ce que propose l’AFBPN dans un article de la revue de l’Encéphale de février 2025.
Si sans surprise les ISRS et les ISRNa sont recommandés en première intention, l’intérêt majeur de ces recommandations réside dans la précision des stratégies proposées en cas de réponse partielle au traitement initial. Dans cette situation, l’association avec la mirtazapine ou la miansérine est mise en avant comme option pour renforcer l’efficacité thérapeutique. Lorsque la dépression se montre véritablement résistante, les inhibiteurs de la monoamine oxydase (IMAO) trouvent aussi leur place. Ils sont recommandés en seconde intention après un premier épisode résistant, mais peuvent être envisagés dès la première ligne chez les patients ayant déjà connu plusieurs épisodes de dépression résistante. Enfin, les modulateurs glutamatergiques font l’objet d’un focus particulier. Des recommandations spécifiques soulignent le rôle croissant de l’eskétamine et de la kétamine dans l’arsenal thérapeutique.
Mais que faire une fois la rémission obtenue. Laisser le traitement en l’état ? Le réduire ? Le prolonger ? L’arrêter ?
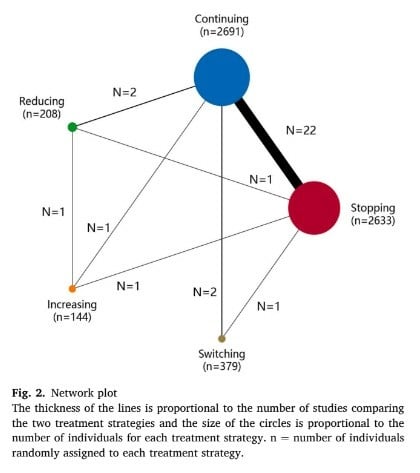
C’est tout l’intérêt de la méta-analyse en réseau publiée par Pan et al.2, qui compare les cinq principales stratégies : maintenir la dose, réduire, augmenter, switcher ou arrêter.
Figure 2
Figure 3
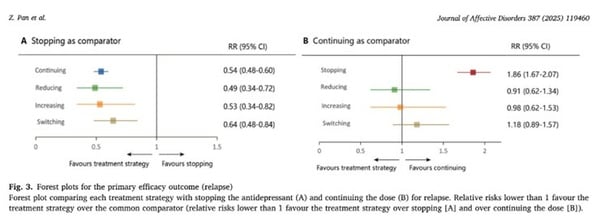
L’étude note que les stratégies actives sont significativement plus efficaces que l’arrêt, mais c’est la réduction de posologie qui semble offrir le meilleur compromis entre efficacité, tolérance et acceptabilité. À l’inverse, augmenter la dose ou changer de molécule expose à davantage de perdu de vue et d’effets indésirables.
Ces études mettent en lumière la réalité du terrain et l’importance de la formation en pharmacologie pour accompagner au mieux nos patients résistants.
Par Jean Del Burdairon
Références
1. DiBello, J.R., Xiong, X., Liu, X. et al. Trajectories of pharmacological therapies for treatment-resistant depression: a longitudinal study. BMC Psychiatry 25, 215 (2025). doi.org/10.1186/s12888-025-06518-8
2. Ziyi Pan, Haonan Zhang, Binghua Li, Zhuoyue Huang, Yingyan Hu, Jun Chen, Raymond W. Lam, Yiru Fang, Strategies for antidepressant medications in the maintenance phase: A systematic review and network Meta-analysis, Journal of Affective Disorders, Volume 387, 2025, 119460, ISSN 0165-0327, doi.org/10.1016/j.jad.2025.119460.