Schizophrénie : Quand ça va trop vite !

Schizophrénie et suicide ?
La schizophrénie touche plus de 600 000 personnes en France. Au-delà des symptômes positifs et négatifs bien connus et décrits, elle est malheureusement l'un des troubles psychiques où le risque de suicide est le plus élevé. On estime qu'environ un patient sur deux fera une tentative de suicide au cours de sa vie, et que 10 % d'entre eux en décèdent(1). Face à cette problématique majeure de santé publique, identifier de nouveaux facteurs de risque est donc un enjeu crucial.
Une équipe franco-canadienne (AP-HM Marseille, Aix-Marseille Université et McGill) vient de publier une étude qui met en lumière le rôle de certaines variantes génétiques dans ce risque, ce qui pourrait révolutionner la prise en charge des patients et la prévention de ces passages à l’acte.
Cytochrome ?
Les cytochromes P450 (CYP) forment une famille d’enzymes hépatiques impliquées dans l’oxydation et l’élimination de nombreux médicaments psychotropes, notamment les antidépresseurs, les antipsychotiques et les thymorégulateurs. Parmi eux, CYP2D6 et CYP2C19 sont particulièrement déterminants en psychiatrie(2).
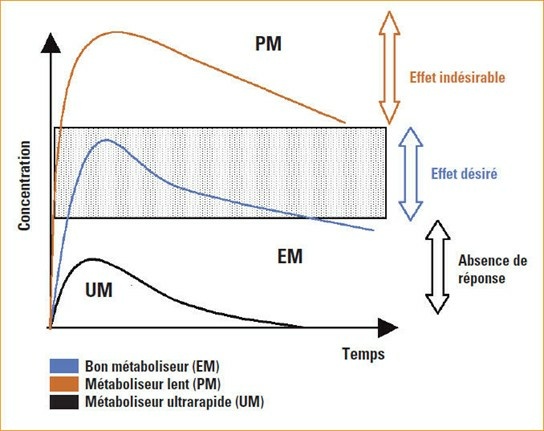
La variabilité de leur activité est largement d’origine génétique, avec des phénotypes allant de métaboliseur lent à ultrarapide. Ces différences influencent directement la pharmacocinétique des traitements : risque accru d’effets indésirables ou d’inefficacité, fluctuations de la réponse thérapeutique et, in fine, impact sur l’observance. On distingue quatre grands profils cliniquement pertinents(3) :
- Métaboliseur lent (PM) : activité enzymatique quasi nulle. Les concentrations plasmatiques s’élèvent rapidement, exposant à un risque d’effets indésirables ou de toxicité
- Métaboliseur intermédiaire (IM) : activité réduite. Les patients présentent une sensibilité accrue aux effets secondaires, avec parfois une efficacité partielle.
- Métaboliseur normal ou Bon métaboliseur (BM) : activité enzymatique “standard”. C’est le profil le plus fréquent, associé à une réponse thérapeutique attendue.
- Métaboliseur ultrarapide (UM) : activité très élevée, souvent liée à des duplications géniques. Les médicaments sont éliminés trop vite, entraînant une inefficacité thérapeutique et un risque accru de non-observance.
Figure 1 : Relation entre phénotype, concentration plasmatique et effet clinique (Revue médicale Suisse)
Ultrarapide ?
L’étude de Korchia et al.(4) a porté sur 178 patients atteints de schizophrénie suivis à Marseille. Parmi eux, ceux présentant un phénotype ultrarapide pour les cytochromes CYP2D6 ou CYP2C19 se distinguent nettement : leur probabilité d’avoir fait une tentative de suicide est multipliée par 2,5 à 4 par rapport aux autres profils métaboliques.
Ce résultat est d’autant plus marquant qu’il reste indépendant des variables cliniques et sociodémographiques classiques : âge, sexe, traitements psychotropes prescrits, ainsi que consommation de tabac, d’alcool ou de substances psychoactives. Autrement dit, l’association ne s’explique pas par des facteurs confondants habituels mais bien par la variabilité génétique du métabolisme médicamenteux.
Ces données renforcent l’idée que certains patients, en raison de leur profil enzymatique, reçoivent des concentrations subthérapeutiques de psychotropes. Cela pourrait contribuer à une moins bonne efficacité clinique, favoriser une persistance des symptômes et, in fine, augmenter le risque suicidaire. Ainsi, en cas d'inefficacité d'un psychotrope, il devient pertinent de considérer la réalisation systématique d'un phénotypage des cytochromes.
Références
1. Schizophrénie· Inserm, La science pour la santé. Inserm n.d. https://www.inserm.fr/dossier/schizophrenie/ (accessed September 1, 2025).
2. Baldacci A, Saguin E, Annette S, Lahutte B, Colas M-D, Delacour H. Pharmacogénétique des cytochromes appliqué à la prescription des antidépresseurs mode d'emploi. L’Encéphale 2022. https://doi.org/10.1016/j.encep.2021.12.008.
3. Samer CF, Desmeules JA, Dayer P, Hochstrasser D, Rossier MF. Le polymorphisme génétique du cytochrome P450 2D6: le Bon, l’Ultrarapide, l'Intermédiaire et le Lent. Med Hyg 2004
4. Korchia T, Faugere M, Tastevin M, Quaranta S, Guilhaumou R, Blin O, et al. CYP2D6 and CYP2C19 ultrarapid metabolisms are associated with suicide attempts in schizophrenia. L’Encéphale 2025 https://doi.org/10.1016/j.encep.2024.09.003.